Streptococcus pyogenes: cuál es la diferencia con el streptococo y cómo detectarlo
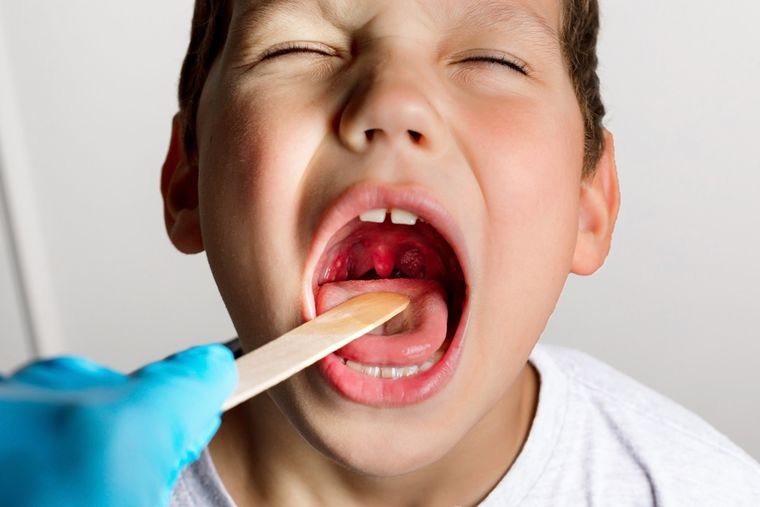
Mientras la sociedad no termina de recuperarse del todo del dramático impacto de la pandemia de coronavirus, una nueva amenaza tiene en vilo a la comunidad médica y a las autoridades sanitarias argentinas. El Ministerio de Salud de la Nación reportó esta semana que se acercan a 500 los casos confirmados por la infección invasiva por Streptococcus pyogenes. La expansión de esta bacteria es en todo el país y ya causó alrededor 80 muertos.
¿Pero cuál es la principal diferencia entre el Streptococcus pyogenes y otros streptococos? Según explican los especialistas, la principal diferencia radica en la capacidad de este organismo para producir toxinas que contribuyen a la gravedad de las infecciones que causa. Es responsable de diversas enfermedades, incluyendo faringitis estreptocócica, infecciones de la piel, fiebre reumática, y glomerulonefritis.
Para detectar la presencia de Streptococcus pyogenes, se pueden realizar pruebas específicas. La más común es la prueba rápida de antígeno estreptocócico, que implica tomar una muestra de la garganta y buscar la presencia de antígenos específicos. Además, también se pueden realizar cultivos bacterianos para confirmar la presencia de la bacteria.
-
Te puede interesar
Aumenta el pan en Mendoza: cada negocio fijará su propio precio
“También conocido como Streptococcus del grupo A, es la causa bacteriana más frecuente de faringitis aguda. Puede, además, causar distintas infecciones como celulitis, escarlatina e impétigo (una infección cutánea bacteriana contagiosa que generalmente afecta la capa superior de la piel)”, explica el doctor Enrique Casanueva, docente de la Facultad de Ciencias Biomédicas de la Universidad Austral y médico consultor del Servicio de Infectología Infantil del Hospital Universitario.
El especialista precisa que “cuando aparecen en un país o región variantes invasivas se observan formas graves de la enfermedad que afectan fundamentalmente a niños y personas mayores o inmunocomprometidas”.
“Los diagnósticos clínicos más frecuentes en las formas invasivas son sepsis, shock séptico, celulitis y absceso (acumulación localizada de pus en una cavidad o tejido del cuerpo), meningitis y neumonías. Las personas afectadas frecuentemente deben ser internadas en cuidados intensivos y tienen un mayor riesgo de mortalidad”, agrega Casanueva
La prevención y el tratamiento
Por su parte, la jefa de la División Neumonología del Hospital de Clínicas, Ana Putruele, precisó que entre los principales síntomas que pueden presentarse están la fiebre, escalofríos, dolor de garganta y tos, que "son el resultado de nuestro sistema inmunitario que reacciona ante los organismos invasores", detalló. Y añadió que "la tos es un indicador de que algo no anda bien, puede ser tos seca o tos con flema que, cuando es de color amarillento, indica algún tipo de infección".
Según explican los profesionales, el diagnostico precoz reduce la mortalidad y las secuelas. Las medidas de protección incluyen no compartir objetos de uso personal: cubiertos, vasos, sorbetes, bombilla del mate, toallas. También evitar estornudar o toser sin protección, a fin de reducir la diseminación. "Lavarse las manos frecuentemente es otra de las acciones que se deben tomar”, cierra Casanueva.

En cuanto al tratamiento, el médico consultor del Hospital Austral, recalca que "en estas formas invasivas la penicilina y otros antibióticos beta lactámicos pueden fallar y es necesario adicionar otros tipos de antibióticos”.
Como en todas las enfermedades, además, es importante no automedicarse, ni abandonar o acortar los tratamientos antibióticos, dado que predispone a mayor cantidad de recaídas o complicaciones.
Algunas de las formas comunes de contagio son:
- Contacto cercano: la transmisión puede ocurrir cuando una persona sana entra en contacto cercano con una persona infectada. Esto puede incluir el contacto directo con las secreciones respiratorias de una persona que tose o estornuda.
- Gotas respiratorias: la bacteria puede propagarse a través de pequeñas gotas de saliva que son expulsadas al toser o estornudar.
- Compartir objetos personales: el uso compartido de objetos personales, como toallas, cepillos de dientes o utensilios, también puede contribuir a la transmisión.
- Infecciones de piel: la bacteria puede transmitirse a través del contacto directo con la piel infectada o con objetos contaminados
Algunos de los síntomas comunes de la infección por Streptococcus pyogenes incluyen:
- Fiebre alta: la presencia de fiebre alta es un síntoma común en la infección invasiva por Streptococcus pyogenes. La temperatura corporal puede superar los 38 °C.
- Escalofríos: los escalofríos y la sensación de frío intenso son síntomas frecuentes asociados con infecciones invasivas.
- Malestar general: puedes experimentar un malestar generalizado, sensación de debilidad y fatiga.
- Dolor intenso: dependiendo de la ubicación de la infección, puedes experimentar dolor intenso en la zona afectada. Por ejemplo, si la infección es en la garganta, puedes tener dolor de garganta severo.
- Inflamación y enrojecimiento: la zona afectada puede mostrar signos de inflamación y enrojecimiento. Por ejemplo, en una infección de la piel, puedes notar un área roja, caliente e hinchada.
- Dificultad para respirar: en algunos casos, la infección invasiva puede afectar las vías respiratorias y causar dificultad para respirar, respiración rápida o dolor en el pecho.
- Rigidez del cuello: si la infección se propaga al sistema nervioso central, puedes experimentar rigidez en el cuello y dolor de cabeza intenso.
- Lesiones en la piel: en casos más graves, se pueden formar lesiones en la piel, como ampollas o áreas de necrosis (muerte del tejido).





